Instabilité chronique de la cheville
Causes de l’instabilité chronique de la cheville
-
Antécédents d’entorses de la cheville négligées ou insuffisamment immobilisées
-
Hyperlaxité
-
Anomalie architecturale de l’arrière-pied : varus calcanéen
Conséquences
-
Entorses à répétition
-
Douleur
Traitement médical
Il réside tout d’abord dans sa prévention : toute entorse grave de la cheville (c’est-à-dire avec rupture ligamentaire associée) doit être immobilisée pour une durée de 6 semaines afin d’éviter le risque de récidive d’entorse. À l’issue de ce traitement, la cheville doit bénéficier d’une rééducation, avec un travail sur la proprioception
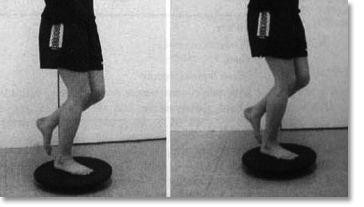
< Rééducation proprioceptive
Lorsque l’instabilité chronique est installée, on peut proposer :
Prise d’antalgiques, d’anti-inflammatoires
-
Prise de médicaments protecteurs du cartilage en cas d’arthrose débutante
-
Séances de kinésithérapie (proprioception)
-
Port de semelles pour corriger un défaut d’axe de l’arrière-pied
On réalise parfois des infiltrations qui peuvent soulager temporairement la douleur
Traitement chirurgical
Le traitement chirurgical est indiqué en cas de persistance des symptômes malgré un traitement médical bien conduit. Attention, le but de la chirurgie est de stabiliser la cheville : elle est peu efficace sur les douleurs. L’indication sera donc portée en cas d’instabilité, et non pas en cas de douleurs isolées
Plusieurs examens complémentaires sont nécessaires avant l’intervention :
des radiographies simples de la cheville à la recherche d’une fracture, d’une lésion ostéochondrale ou d’une arthrose
des radiographies dynamiques à la recherche d’une laxité externe (en varus forcé) et antérieure (tiroir antérieur)
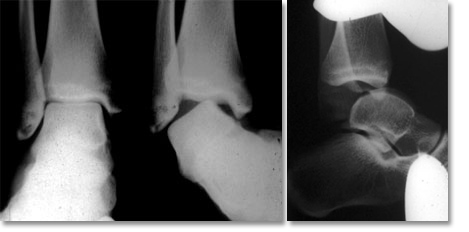
Laxité de cheville : clichés dynamiques
des clichés de Meary à la recherche d’un varus calcanéen
une IRM à la recherche de séquelles d’entorse sur les faisceaux du ligament collatéral latéral de la cheville
But de la chirurgie
Obtenir une cheville stable
Préparation à la chirurgie
Avant la consultation avec l’anesthésiste, il est nécessaire d’avoir :
consulté un cardiologue si vous avez plus de 50 ans
réalisé un bilan sanguin préopératoire
L’intervention est réalisée sous anesthésie loco-régionale ou sous anesthésie générale
Il est impératif d’arrêter de fumer et de perdre du poids en cas de surpoids
Hospitalisation
Elle a lieu la veille de l’intervention. La sortie a lieu autour du 4e jour post-opératoire
Principe de la chirurgie
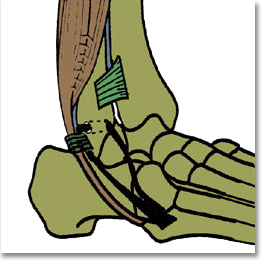 En cas de laxité avérée, le Dr Brunet réalise une ligamentoplastie de type hémi-Castaing à l’aide de la moitié du tendon du court fibulaire. L’incision se fait sur le bord externe de la cheville : le court fibulaire est divisé en deux sur sa longueur, l’une des moitiés est passée dans un tunnel osseux au travers de la fibula (péroné) puis est suturée sur elle-même avec un peu de tension afin de corriger la laxité externe de la cheville.
En cas de laxité avérée, le Dr Brunet réalise une ligamentoplastie de type hémi-Castaing à l’aide de la moitié du tendon du court fibulaire. L’incision se fait sur le bord externe de la cheville : le court fibulaire est divisé en deux sur sa longueur, l’une des moitiés est passée dans un tunnel osseux au travers de la fibula (péroné) puis est suturée sur elle-même avec un peu de tension afin de corriger la laxité externe de la cheville.
Ligamentoplastie de cheville par hémi-Castaing
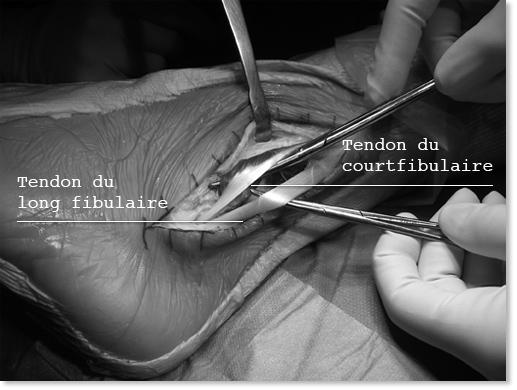
Tendons du court et du long fibulaires
En cas de varus calcanéen associé, il est parfois nécessaire de réaliser une ostéotomie de valgisation de type Dwyer pour ré-axer l’arrière-pied.
Cette intervention n’est pas réalisée dans le même temps opératoire pour éviter les complications cutanées et infectieuses.
Complications de la chirurgie
Elles sont exceptionnelles :
Infection
C’est une complication grave mais heureusement exceptionnelle
Elle guérit généralement avec un simple lavage et un traitement antibiotique prolongé, mais il faut dans certains cas enlever le matériel
Le risque d’infection est plus important en cas de diabète, de surpoids, de traitement par immunosuppresseurs, de tabagisme et de consommation excessive d’alcool
Problèmes de cicatrisation cutanée
Ils sont plus fréquents en cas d’antécédents traumatiques, de surpoids, de tabagisme et de diabète
Hématome post-opératoire
Ils nécessitent un glaçage régulier du pied jusqu’à leur disparition
Récidive des entorses
Elles sont exceptionnelles avec cette technique chirurgicale
Persistance des douleurs
Le traitement chirurgical d’une instabilité chronique de la cheville ne garantit pas l’obtention d’une cheville indolore
Pseudarthrose
En cas d’ostéotomie calcanéenne, l’os peut ne pas consolider : cette complication est très rare
Suites opératoires
-
Lever au fauteuil dès le lendemain
Dès le 1er jour : marche avec appui complet dans une attelle en s’aidant de béquilles pour une durée de 45 jours, sauf en cas d’ostéotomie calcanéenne où l’appui sera interdit pendant 2 mois
Il est déconseillé de marcher ou de rester debout de façon prolongée dans les premiers temps mettre en exergue Il est recommandé de se déplacer souvent mais peu longtemps, et de surélever régulièrement le pied afin de limiter l’œdème post-opératoirePrise d’antalgiques, d’anti-inflammatoires
Anticoagulation préventive pendant 2 mois
Rééducation immédiate de la cheville en flexion/extension puis proprioception à partir du 2e mois
Conduite automobile dès le 2e mois post-opératoire
Arrêt de travail en fonction de votre profession (de 3 semaines à 2 mois)
Pratique du sport et vie quotidienne

-
Vélo, natation : reprise à 1 mois et demi
-
Randonnées, golf, ski : reprise autour du 3e mois
Course : à partir du 4e mois, en absence de douleurs
Reprise des autres sports à 6 mois
Suivi post-opératoire
Une consultation de contrôle sera prévue un mois et demi après l’intervention, à 6 mois puis à un an
Définition
On parle d’instabilité de la cheville chez un patient lorsqu’il présente plusieurs épisodes d’entorse par an.
Une laxité de la cheville peut s’associer à cette instabilité : on la recherchera à l’aide de radiographies dynamiques.
